- 診療報酬改定
- 平成28年診療報酬改定
食事・栄養に関する改定の概要 - 平成28年3月4日に告示された診療報酬改定の中から、食事や栄養に関する改定をご紹介します。
詳しくは厚生労働省ホームページ http://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000106421.htmlをご参照ください。
1. 経腸栄養用製品(濃厚流動食)使用の場合の入院時食事療養費の減額と特食加算の除外
薬価栄養剤を使用した場合の給付額の均衡を図るため、濃厚流動食のみを使用して栄養管理を行っている場合の入院時食事療養費等の額を減額し、特別食加算の対象から除外する。
- 入院時食事療養費Ⅰ
- 640円
- 入院時食事療養費Ⅱ
- 506円
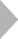

- 入院時食事療養費Ⅰ
- (1) (2)以外の食事療養を行う場合
- 640円
- (2) 流動食のみを提供する場合
- 575円
- 入院時食事療養費Ⅱ
- (1) (2)以外の食事療養を行う場合
- 506円
- (2) 流動食のみを提供する場合
- 455円
2. 栄養食事指導料の 対象の拡大と、
対象の拡大と、 指導時間と回数による充実した指導を評価及び
指導時間と回数による充実した指導を評価及び 実状に応じた有効な在宅指導に係る要件の緩和
実状に応じた有効な在宅指導に係る要件の緩和
 外来・入院・在宅患者訪問栄養食事指導の対象に、がん、摂食・嚥下機能低下、低栄養の患者に対する治療食を含める。
外来・入院・在宅患者訪問栄養食事指導の対象に、がん、摂食・嚥下機能低下、低栄養の患者に対する治療食を含める。(※集団栄養食事指導の対象は現行とおり特別食のみ)
- 【外来・入院・在宅患者栄養食事指導料】
- 対象:特別食を必要とする患者
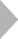

- 【外来・入院・在宅患者栄養食事指導料】
- 対象:特別食を必要とする患者、がん患者、摂食・嚥下機能が低下した患者(※1)または低栄養状態にある患者(※2)
※1医師が嚥下調整食(日本摂食嚥下リハビリテーション学会の分類に基づく。)に相当する食事を要すると判断した患者
※2血中アルブミン3.0g/dl以下または医師が栄養管理により低栄養状態の改善を要すると判断した患者
 外来・入院栄養食事指導料について、指導時間の要件および点数の見直しを行う。
外来・入院栄養食事指導料について、指導時間の要件および点数の見直しを行う。- 【外来・入院栄養食事指導料】
- 130点(15分以上)
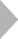

- 【外来・入院栄養指導料】
- イ.初回 260点(30分以上)
ロ.2回目以降 200点(20分以上)※入院中は2回まで
 在宅患者訪問栄養食事指導料の要件から調理実習を除外し、低栄養の改善に有効な実践的指導を評価する。
在宅患者訪問栄養食事指導料の要件から調理実習を除外し、低栄養の改善に有効な実践的指導を評価する。- 【在宅患者訪問栄養指導料】
- 調理実技を伴う指導(30分以上)
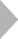

- 【在宅患者訪問栄養指導料】
- 食事の用意や摂取に関する具体的な指導(30分以上)
3. 特別食加算の対象にてんかん食を追加
入院時食事療養、入院時生活療養の食事の提供たる療養に係る特別食及び外来・入院・集団栄養食事指導料、在宅患者訪問栄養食事指導料に規定する特別食の対象に、てんかん食を追加する。
4. 摂食機能療法の対象を拡大、経口摂取回復促進加算の要件を緩和
摂食機能に対するリハビリテーションの推進のため、対象を拡大し、原因にかかわらず、VF・VEによって他覚的に存在が確認できる嚥下機能の低下で、医学的に有効性が期待できる患者とする。経口摂取回復加算については、現行より短期のアウトカム基準を満たすことで届出できる区分を新設する。(経口摂取回復促進加算2: 20点)
5. 胃瘻造設術及び胃瘻造設時機能評価加算の施設基準要件の緩和と術前嚥下機能検査の除外対象を拡大
6. 歯科医師と連携した栄養サポートチームに対する評価の追加
医科と歯科の連携を推進して、入院中の栄養状態の改善を図るため、入院基本料等加算の栄養サポートチーム加算に院内・院外の歯科医師が参加した場合の評価を新設する。(50点)
詳細(一部抜粋)
1. 経腸栄養用製品使用の場合の入院時食事療養費
現行
食事療養
- 1.入院時食事療養(Ⅰ) (1食につき) 640円
- 注1
- (略)食事療養を行う保険医療機関に入院している患者について、当該食事療養を行ったときに、1日3食を限度として算定
- 注2
- 別に特別食を提供したときは、1食につき76円を、1日3食を限度として加算する。
- 2.入院時食事療養(Ⅱ) (1食につき) 506円
- 注1
- 入院時食事療養(Ⅰ)を算定する保険医療機関以外の保険医療機関に入院している患者について、食事療養を行ったときに、1日3食を限度として算定
生活療養
- 1.入院時生活療養(Ⅰ) (1食につき) 554円
- 2.入院時生活療養(Ⅱ)
改正案
食事療養
- 1.入院時食事療養(Ⅰ) (1食につき)
- (1) (2)以外の食事療養を行う場合 640円
(2) 流動食のみを提供する場合 575円(新)
- 注1
- (1)については、食事療養を行う保険医療機関に入院している患者について、当該食事療養を行ったときに、1日3食を限度として算定
- 注2
- (2)は(略)当該食事療養として流動食のみを経管栄養法により提供したときに、1日につき3食を限度として算定する。
- ※
- 「流動食のみを経管栄養法により提供したとき」とは、当該食事療養又は当該食事の提供たる療養として食事の大半を経管栄養法による流動食(市販されているものに限る。)により提供した場合を指すものであり、栄養管理が概ね経管栄養法による流動食によって行われている患者に対し、流動食とは別に又は流動食と混合して、少量の食品又は飲料を提供した場合(経口摂取か経管栄養の別を問わない。)を含むものである。
- 注3
- 別に特別食を提供したときは、1食につき76円を、1日3食を限度として加算する。ただし、(2)を算定する患者については算定しない。
- 2.入院時食事療養(Ⅱ) (1食につき)
- (1) (2)以外の食事療養を行う場合 506円
(2) 流動食のみを提供する場合 455円(新)
- 注1
- (1)については、入院時食事療養(Ⅰ)を算定する保険医療機関以外の保険医療機関に入院している患者について、食事療養を行ったときに、1日3食を限度として算定
- 注2
- x入院時食事療養費(Ⅰ)と同様
生活療養
- 1.入院時生活療養(Ⅰ) (1食につき)
- イ ロ以外の食事の提供たる療養を行う場合 554円
ロ 流動食のみ提供する場合 500円(新) - 2.入院時生活療養(Ⅱ)(変更なし)
2.外来・入院・在宅患者訪問栄養食事指導料
現行
外来・入院・在宅患者訪問栄養食事指導料
- 【対象者】
特別食を必要とする患者
外来栄養食事指導料
- 130点
【算定条件】
①当該保険医療機関において管理栄養士が医師の指示に基づき、患者ごとにその生活条件、嗜好を勘案した食事計画案等を必要に応じて交付し、概ね15分以上、療養のため必要な栄養の指導を行った場合に算定する。
②管理栄養士への指示事項は、当該患者ごとに適切なものとし、少なくとも熱量・熱量構成・蛋白質・脂質量についての具体的な指示を含まなければならない。
入院栄養食事指導料
- 1.入院栄養食事指導料1
- 130点
- 2.入院栄養食事指導料2
- 125点
- 【算定条件】
外来栄養食事指導料と同様 - 【算定要件】
当該医師の指示に基づき、管理栄養士が患家を訪問し、患者の生活条件、嗜好を勘案した食品構成に基づく食事計画又は具体的な献立等を示した栄養食事指導せんを患者またはその家族に対して交付するとともに、当該指導せんに従った調理を介して実技を行う指導を30分以上行った場合に算定する。
在宅患者訪問栄養食事指導料
改正案
外来・入院・在宅患者訪問栄養食事指導料
- 【対象者】
特別食を医師が必要と認めた者又は次のいずれかに該当する者 - ア がん患者
イ 摂食機能又は嚥下機能が低下した患者(※1)
ウ 低栄養状態にある患者(※2)
- ※1
- 医師が、硬さ、付着性、凝集性などに配慮した嚥下調整食(日本摂食嚥下リハビリテーション学会の分類に基づく)に相当する食事を要すると判断した患者であること。
- ※2
- 次のいずれかを満たす患者であること。
ア 血中アルブミンが3.0g/dl以下である患者
イ 医師が栄養管理により低栄養状態の改善を要すると判断した患者
外来栄養食事指導料
- イ.初回 260点
ロ.2回目以降 200点 - 【算定条件】
①当該保険医療機関において管理栄養士が医師の指示に基づき、患者ごとにその生活条件、嗜好を勘案した食事計画案等を必要に応じて交付し、初回概ね30分以上、2回目以降概ね20分以上、療養のため必要な栄養の指導を行った場合に算定する。
②管理栄養士への指示事項は、当該患者ごとに適切なものとし、熱量・熱量構成・蛋白質・脂質その他栄養素の量、病態に応じた食事の形態等に係る情報のうち医師が必要と認めるものに関する具体的な指示を含まなければならない。
入院時食事指導料(入院中2回まで・週1回)
- 1.入院栄養食事指導料1
- イ.初回 260点(新)
ロ.2回目 200点(新) - 2.入院栄養指導料2
- イ.初回 250点(新)
ロ.2回目 190点(新) - 【算定条件】
外来栄養指導料と同様
在宅患者訪問栄養食事指導料
- 【算定要件】
当該医師の指示に基づき、管理栄養士が患家を訪問し、患者の生活条件、嗜好を勘案した食品構成に基づく食事計画または具体的な献立等を示した栄養食事指導せんを患者又はその家族に対して交付するとともに、当該指導せんに従い、食事の用意や摂取等に関する具体的な指導を30分以上行った場合に算定する。
3.特別食加算 てんかん食について
てんかん食とは、難治性てんかん(外傷性のものを含む。)の患者に対し、グルコースに代わりケトン体を熱量源として供給することを目的に炭水化物量の制限及び脂質量の増加が厳格に行われた治療食をいう。ただし、グルコーストランスポーター1欠損症又はミトコンドリア脳筋症の患者に対し、治療食として当該食事を提供した場合は、「てんかん食」として取り扱って差し支えない。
4.摂食機能療法
現行
摂食機能療法
- 【算定要件】
摂食機能療法は、摂食機能障害を有する患者に対して(中略)算定する。なお、摂食機能障害とは、発達遅滞、顎切除及び舌切除の手術又は脳血管疾患等による後遺症により摂食機能に障害があるものをいう。
改正案
摂食機能療法
- 【算定要件】
摂食機能療法は、摂食機能障害を有する患者に対して(中略)算定する。なお、摂食機能障害とは、発達遅滞、顎切除及び舌切除の手術又は脳血管疾患等による後遺症により摂食機能に障害があるもの、及び他に内視鏡下嚥下機能検査、嚥下造影によって他覚的に嚥下機能の低下が確認できる患者であって、医学的に摂食機能療法の有効性が期待できるものをいう。
経口摂取回復促進加算2 20点 (新)
- 【施設基準】
(1)当該保険医療機関において、摂食機能療法に専従の常勤言語聴覚士が1名以上勤務していること。(略) - (2)過去3月間に摂食機能療法を開始した入院患者で、摂食機能療法の開始時に胃瘻を有し、胃瘻の造設後摂食機能療法開始までの間又は摂食機能療法開始前1月以上の間経口摂取を行っていなかったものの3割以上について、摂食機能療法を開始した日から起算して3月以内に栄養方法が経口摂取のみである状態へ回復させていること。ただし、以下のものを除く。
-
①摂食機能療法を開始した日から起算して3月以内に死亡した患者
②消化器疾患の患者であって、減圧ドレナージ目的で胃瘻造設を行った患者
③炎症性腸疾患の患者であって、成分栄養剤の経路として胃瘻造設が必要であった患者
④食道、胃噴門部の狭窄、食道穿孔等の食道や胃噴門部の疾患によって胃瘻造設が必要であった場合 - (3)リハビリテーションに関する記録は患者ごとに一元的に保管され、常に医療従事者により閲覧が可能であること。
- (4)摂食機能療法を開始した入院患者について、氏名、胃瘻造設・紹介等の日時、経口摂取への回復の状態等を一元的に記録しており、常に医療従事者により閲覧が可能であること。また、当該患者の記録については、摂食機能療法の開始日から起算して、少なくとも5年間は保存していること。なお、「経口摂取への回復の状態」は、摂食機能療法を開始した日から起算して3月後の状態又は栄養方法が経口摂取のみである状態に回復した年月日について、患者ごとに記録してあれば足りるものとする。
- (5)(2)で算出した割合を毎年地方厚生(支)局長に報告していること
5.胃瘻造設術、胃瘻造設時嚥下機能評価加算
現行
胃瘻造設術、胃瘻造設時嚥下機能評価加算
- 【施設基準】
胃瘻造設術を実施した症例数が1年間に50以上である場合であって、以下のア又はイのいずれかを満たしていない場合は100分の80に減算。ア)当該保険医療機関において胃瘻造設術を行う全ての患者(以下の①から⑤までに該当する患者を除く)に対して、事前に嚥下造影又は内視鏡下嚥下機能検査を行っていること。
- ①消化器疾患等の患者であって、減圧ドレナージ目的で胃瘻造設を行う患者
②炎症性腸疾患の患者であって、成分栄養剤の経路として胃瘻造設が必要な患者
③食道、胃噴門部の狭窄、食道穿孔等の食道や胃噴門部の疾患によって胃瘻造設が必要な患者
④意識障害があり嚥下造影又は内視鏡下嚥下機能検査の実施が危険であると判断される患者(ただし、意識障害が回復し、安全に嚥下造影又は内視鏡下嚥下機能検査の実施が可能と判断された場合は、速やかに実施すること)⑤顔面外傷により嚥下が困難な患者
- イ)経口摂取以外の栄養方法を使用している患者であって、要件に該当する患者の合計数の3割5分以上について、1年以内に栄養方法が経口摂取のみである状態へ回復させていること。
改正案
胃瘻造設術、胃瘻造設時嚥下機能評価加算
- 【施設基準】
胃瘻造設術を実施した症例数が1年間に50以上である場合であって、以下のア又はイのいずれかを満たしていない場合は100分の80に減算。 - ア)当該保険医療機関において胃瘻造設術を行う全ての患者(以下の①から⑥までに該当する患者を除く)に対して、事前に嚥下造影又は内視鏡下嚥下機能検査を行っていること。
-
①消化器疾患等の患者であって、減圧ドレナージ目的で胃瘻造設を行う患者
②炎症性腸疾患の患者であって、成分栄養剤の経路として胃瘻造設が必要な患者
③食道、胃噴門部の狭窄、食道穿孔等の食道や胃噴門部の疾患によって胃瘻造設が必要な患者
④意識障害がある患者、認知症等で検査上の指示が理解できない患者または誤嚥性肺炎を繰り返す患者等嚥下造影又は内視鏡下嚥下機能検査の実施が危険であると判断される患者(ただし、意識障害が回復し、安全に嚥下造影又は内視鏡下嚥下機能検査の実施が可能と判断された場合は、速やかに実施すること)
⑤顔面外傷により嚥下が困難な患者
⑥筋萎縮性側策硬化症、多系統萎縮症、脊髄小脳変性症の患者又は6歳未満の乳幼児であって、明らかに嚥下が困難な患者 - イ)以下のいずれかを満たしていること。
-
①経口摂取以外の栄養方法を使用している患者であって、要件に該当する患者の合計数の3割5分以上について、1年以内に栄養方法が経口摂取のみである状態へ回復させていること。
②胃瘻造設を行う患者全員に対して以下の全てを実施していること。
a.胃瘻造設を行う患者全員に対し多職種による術前カンファレンスを行っていること。なお、カンファレンスの出席者については、3年以上の勤務経験を有するリハビリテーション医療に関する経験を有する医師、耳鼻咽喉科の医師又は神経内科の医師のうち複数の診療科の医師の出席を必須とし、その他歯科医師、看護師、言語聴覚士、管理栄養士などが参加することが望ましい。
b.胃瘻造設を行う患者全員に対し経口摂取回復の見込み及び臨床的所見等を記した計画書を作成し、本人又は家族に説明を行った上で、胃瘻造設に関する同意を得ること。
参考資料中医協資料より抜粋 http://www.mhlw.go.jp/stf/shingi2/0000102930.html
●嚥下食の指導の実態
[嚥下障害への対応]
○患者・家族への嚥下食に関する指導は、実態として比較的多くの施設で既に実施されている。
表 管理栄養士・栄養士が嚥下障害に関して実施している項目(複数回答)
| 活動内容 | 施設数(n=216) | % |
|---|---|---|
| 病棟スタッフからの嚥下食の相談対応 | 210 | 97 |
| ミールラウンド(食事観察)の実施 | 188 | 87 |
| 患者・家族への嚥下食に関する指導 | 179 | 83 |
| 栄養サポートチーム活動の一環として嚥下に対応 | 141 | 65 |
| 症例カンファレンスへの定期的な参加 | 135 | 63 |
[調査対象]
日本栄養士会医療事業部から各都道府県栄養士会医療事業部を通じてアンケート調査を依頼し、同意が得られた全国216施設(病院、介護保険施設等)
(出典:日本栄養士会:平成25年度政策課題「嚥下対応食(嚥下調整食)に関するアンケート調査」結果報告)(表は保険局医療課で一部改変)
日本栄養士会医療事業部から各都道府県栄養士会医療事業部を通じてアンケート調査を依頼し、同意が得られた全国216施設(病院、介護保険施設等)
(出典:日本栄養士会:平成25年度政策課題「嚥下対応食(嚥下調整食)に関するアンケート調査」結果報告)(表は保険局医療課で一部改変)
●低栄養への対応による効果
[低栄養への対応と効果]
○個別栄養食事指導を組み合わせた管理栄養士による栄養的介入により、
低栄養のリスクのある患者の体重管理やQOLに有益な効果がみられている。
低栄養のリスクのある患者の体重管理やQOLに有益な効果がみられている。

(出典:Weekes CE et al. Thorax 2009: 64: 326-31.)(図は保険局医療課で一部改変)
●栄養食事指導時間の実態
[入院及び外来栄養食事指導に要する指導時間]
○入院及び外来栄養食事指導には、初回は平均で45分程度、2回目以降でも30分程度を要している。
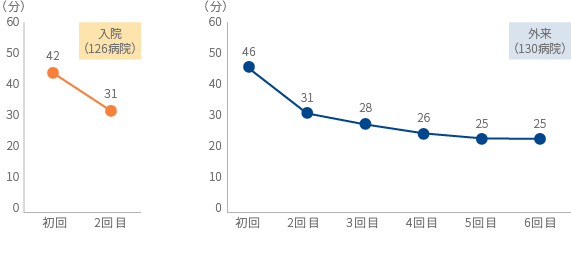
図 入院及び外来栄養食事指導の指導回数別平均指導時間(分)(糖尿病、高血圧、脂質異常症、肝臓病、腎臓病に関する指導時間の平均値)
[調査対象]日本医療機能評価機構認定病院より抽出
[調査対象]日本医療機能評価機構認定病院より抽出
(出典:日本栄養士会全国病院栄養士協議会:平成17年度政策経費報告ー栄養食事指導技術
および入院患者に対する栄養管理技術に関する調査)(図は保険局医療課で作成)
および入院患者に対する栄養管理技術に関する調査)(図は保険局医療課で作成)
●在宅訪問指導の実態
[在宅療養患者への訪問栄養食事指導]
○在宅療養患者への訪問栄養食事指導により、体重、BIMが有意に増加し、栄養状態、ADL及びQOLも改善。
○在宅療養患者の栄養上の主な課題は、体重や間食の管理、誤嚥の予防など多様である。
○在宅療養患者の栄養上の主な課題は、体重や間食の管理、誤嚥の予防など多様である。
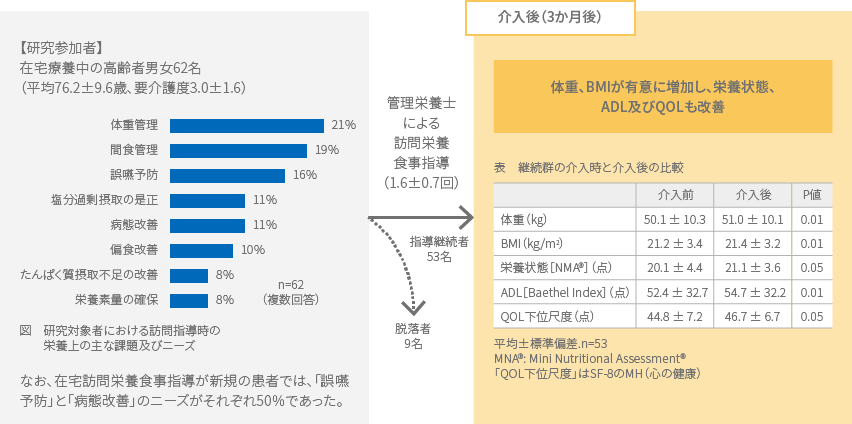
(出典:井上哲子ら.日本栄養士会雑誌. 55(8).656-64.2012)
(図表は保険局医療課で作成又は一部改変)
(図表は保険局医療課で作成又は一部改変)



