- 令和2年度診療報酬改定
- 令和2年度診療報酬改定
栄養に関する改定の概要 - 令和2年3月5日に告示された令和2年度診療報酬改定の中から、栄養に関する改定など一部をご紹介します。今回は、医師等の働き方改革の促進や、質の高い医療の実現の取り組み、地域包括ケアシステムや多職種連携の推進などの内容が盛り込まれました。
詳しくは厚生労働省ホームページをご参照ください。
令和2年度診療報酬改定
1. 早期栄養介入管理加算(新)(特定集中治療室での栄養管理の評価)
重症患者の集中治療室への入室後、早期に経口移行・維持及び低栄養の改善等の栄養管理を実施した場合の評価として、早期栄養介入管理加算を新設する。
(新)早期栄養介入管理加算 400点(1日につき)
- ▶算定対象
- (1)特定集中治療室に入室後早期から、経腸栄養等の必要な栄養管理が行われた場合は、7日を限度として、所定点数に加算する。
- ▶施設基準
- (1)特定集中治療室に次の要件を満たす管理栄養士が専任で配置されていること。
① 栄養サポートチーム加算の施設基準にある研修を修了し、栄養サポートチームでの栄養管理の経験を3年以上有すること。
② 特定集中治療室における栄養管理の経験を3年以上有すること。
③ 特定集中治療室管理料を算定する一般病床の治療室における管理栄養士の数は、当該治療室の入院患者の数が10又はその端数を増すごとに1以上であること。 - ▶留意事項
- (1)日本集中治療学会の「日本版重症患者の栄養療法ガイドライン」に沿った栄養管理を実施すること。
(2)次の項目を実施すること。
① 栄養スクリーニングの実施
② 栄養アセスメントの実施
③ 栄養管理に係る早期介入の計画を作成し、特定集中治療室の医師、看護師、薬剤師等とのカンファレンス及び回診を実施
④ 腸管機能評価を実施し、入室後48時間以内に経腸栄養を開始
⑤ 経腸栄養開始後は、1日に3回以上のモニタリング後、計画の見直し及び栄養管理を実施
⑥ 医師の指示に基づく再アセスメントを実施し、胃管からの胃内容物の逆流の有無等の確認
(3)早期離床・リハビリテーションチームが設置されている場合、適切に連携して栄養管理を実施すること。
2. 回復期リハビリテーション病棟入院料の見直し
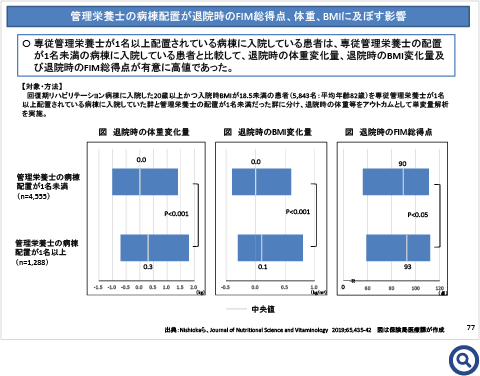
- 回復期リハビリテーション病棟入院料1の施設基準である、「当該病棟に専任の常勤管理栄養士が1名以上配置されていることが望ましい」とされているものを専任配置に変更する。
現行
【回復期リハビリテーション病棟入院料】
- ▶施設基準
- (2)回復期リハビリテーション病棟入院料1の施設基準
(新設)
改正案
【回復期リハビリテーション病棟入院料】
- ▶施設基準
- (2)回復期リハビリテーション病棟入院料1の施設基準
ロ 当該病棟に専任の常勤の管理栄養士が一名以上配置されていること。
- 回復期リハビリテーション病棟入院料2~6について、現状、管理栄養士の配置規定はないが、「専任の常勤管理栄養士が1名以上配置されていることが望ましい」旨を追加するとともに、栄養管理に係る要件を設ける。
現行
【回復期リハビリテーション病棟入院料】
- ▶施設基準
- 2 回復期リハビリテーション病棟入院料1及び2の施設基準
(1)(中略)
また、回復期リハビリテーション病棟入院料1を算定しようとする病棟では、当該病棟に専任の管理栄養士1名以上の常勤配置を行うことが望ましいこと。
3 回復期リハビリテーション病棟入院料3、4、5及び6の施設基準
(1)(中略)
(新設) - ▶算定要件
- (新設)
改正案
【回復期リハビリテーション病棟入院料】
- ▶施設基準
- 2 回復期リハビリテーション病棟入院料1及び2の施設基準
(1)(中略)
また、回復期リハビリテーション病棟入院料2を算定しようとする病棟では、当該病棟に専任の管理栄養士1名以上の常勤配置を行うことが望ましいこと。
3 回復期リハビリテーション病棟入院料3、4、5及び6の施設基準
(1)(中略)
また、当該病棟に専任の管理栄養士1名以上の常勤配置を行うことが望ましいこと。 - ▶算定要件
- (14)回復期リハビリテーション病棟入院料2から6について、当該病棟に専任の常勤の管理栄養士が配置されている場合には、栄養管理に関するものとして、次に掲げる内容を行うことが望ましい。
ア 当該入院料を算定する全ての患者について、患者ごとに行うリハビリテーション実施計画又はリハビリテーション総合実施計画の作成に当たっては、管理栄養士も参画し、患者の栄養状態を十分に踏まえて行うとともに、リハビリテーション実施計画書又はリハビリテーション総合実施計画書における栄養関連項目に記載すること。
イ 当該入院料を算定する全ての患者について、管理栄養士を含む医師、看護師その他医療従事者が、入棟時の患者の栄養状態の確認、当該患者の栄養状態の定期的な評価及び計画の見直しを共同して行うこと。
ウ 当該入院料を算定する患者のうち、栄養障害の状態にあるもの又は栄養管理をしなければ栄養障害の状態になることが見込まれるものその他の重点的な栄養管理が必要なものについては、栄養状態に関する再評価を週1回以上行うとともに、再評価の結果も踏まえた適切な栄養管理を行い、栄養状態の改善等を図ること。
3. 入院時食事療養費の見直し
- 医療従事者の負担軽減及び業務の効率化の観点から、入院時食事療養費で求めている帳票等について、電子的データでの保管及び、患者毎に個別に栄養管理が実施されている場合に必ず備えるべき帳票から除外する見直しを行う。
- 適時適温および保温食器等を用いた食事の提供について見直しを行う。
現行
- 適時の食事の提供に関しては、実際に病棟で患者に夕食が配膳される時間が、原則として午後6時以降とする。ただし、病床数が概ね500床以上であって、かつ、当該保険医療機関の構造上、厨房から病棟への配膳車の移動にかなりの時間を要するなどの当該保険医療機関の構造上等の特別な理由により、やむを得ず午後6時以降の病棟配膳を厳守すると不都合が生じると認められる場合には、午後6時を中心として各病棟で若干のばらつきを生じることはやむを得ない。この場合においても、最初に病棟において患者に夕食が配膳される時間は午後5時30分より後である必要がある。
- 保温食器等を用いた適温の食事の提供が行われていること。即ち、適温の食事の提供のために、保温・保冷配膳車、保温配膳車、保温トレイ、保温食器、食堂のいずれかを用いており、入院患者全員に適温の食事を提供する体制が整っていること。
なお、電子レンジ等で一度冷えた食事を温めた場合は含まない。
改正案
- 適時の食事の提供に関しては、実際に病棟で患者に夕食が配膳される時間が、原則として午後6時以降とする。ただし、当該保険医療機関の施設構造上、厨房から病棟への配膳に時間を要する場合には、午後6時を中心として各病棟で若干のばらつきを生じることはやむを得ない。この場合においても、最初に病棟において患者に夕食が配膳される時間は午後5時30分より後である必要がある。
- 保温食器等を用いた適温の食事の提供が行われていること。即ち、適温の食事の提供のために、保温・保冷配膳車、保温配膳車、保温トレイ、保温食器、食堂のいずれかを用いており、入院患者全員に適温の食事を提供する体制が整っていること。
なお、上記適温の食事を提供する体制を整えず、電子レンジ等で一度冷えた食事を温めた場合は含まないが、検査等により配膳時間に患者に配膳できなかった場合等の対応のため適切に衛生管理がされていた食事を電子レンジ等で温めることは、差し支えない。
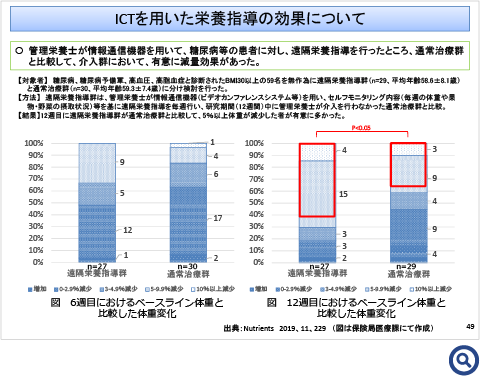
4. 外来栄養食事指導(情報通信機器の活用)の見直し
外来栄養食事指導料における、2回目以降の栄養食事指導について情報通信機器を用いて行う指導を評価する。
現行
【外来栄養食事指導料】
- イ 初回 260点
ロ 2回目以降 200点
- ▶算定要件
- 注 別に厚生労働大臣が定める基準を満たす保険医療機関において、入院中の患者以外の患者であって、別に厚生労働大臣が定めるものに対して、医師の指示に基づき管理栄養士が具体的な献立等によって指導を行った場合に、初回の指導を行った月にあっては月2回に限り、その他の月にあっては月1回に限り算定する。
(新設)
改正案
【外来栄養食事指導料】
- イ 初回 260点
ロ 2回目以降
(1)対面で行った場合 200点
(2)情報通信機器を使用する場合 180点
- ▶算定要件
- 注1 別に厚生労働大臣が定める基準を満たす保険医療機関において、入院中の患者以外の患者であって、別に厚生労働大臣が定めるものに対して、医師の指示に基づき管理栄養士が具体的な献立等によって指導を行った場合に、初回の指導を行った月にあっては月2回に限り、その他の月にあっては月1回に限り算定する。
2 ロの(2)については、医師の指示に基づき当該保険医療機関の管理栄養士が電話又は情報通信機器等によって必要な指導を行った場合に、月1回に限り算定する。
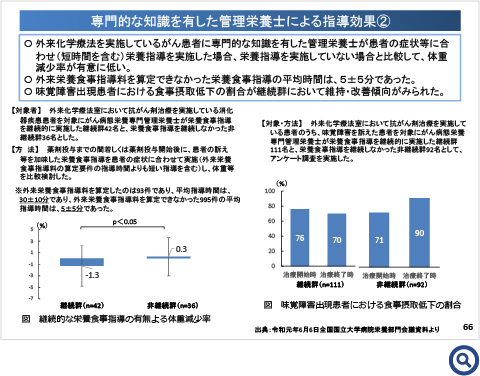
5. 外来栄養食事指導料の見直し(外来化学療法での栄養管理の評価)
外来化学療法を実施しているがん患者に対して、専門的な知識を有した管理栄養士がきめ細やかな栄養管理を患者の状態に合わせて継続的に実施した場合を評価する。
現行
【外来栄養食事指導料】
- ▶算定要件
- 注 別に厚生労働大臣が定める基準を満たす保険医療機関において、入院中の患者以外の患者であって、別に厚生労働大臣が定めるものに対して、医師の指示に基づき管理栄養士が具体的な献立等によって指導を行った場合に、初回の指導を行った月にあっては月2回に限り、その他の月にあっては月1回に限り算定する。
(新設) - ▶施設基準
- (6)外来栄養食事指導料、入院栄養食事指導料及び集団栄養食事指導料に規定する基準
当該保険医療機関の屋内において喫煙が禁止されていること。
改正案
【外来栄養食事指導料】
- ▶算定要件
- 注1 別に厚生労働大臣が定める基準を満たす保険医療機関において、入院中の患者以外の患者であって、別に厚生労働大臣が定めるものに対して、医師の指示に基づき管理栄養士が具体的な献立等によって指導を行った場合に、初回の指導を行った月にあっては月2回に限り、その他の月にあっては月1回に限り算定する。
2 別に厚生労働大臣が定める基準を満たす保険医療機関において、外来化学療法を実施している悪性腫瘍を有する当該患者に対して、医師の指示に基づき、外来化学療法加算連携充実加算の施設基準に該当する管理栄養士が具体的な献立等によって月2回以上の指導をした場合に限り、2回目にロの点数を算定する。ただし、外来化学療法加算を算定した日と同日であること。 - ▶施設基準
- (6)外来栄養食事指導料、入院栄養食事指導料及び集団栄養食事指導料に規定する基準
イ 当該保険医療機関の屋内において喫煙が禁止されていること。
ロ 外来化学療法加算連携充実加算の施設基準に該当する管理栄養士であること。
6. 栄養食事指導の見直し
診療所における外来栄養食事指導料及び在宅患者訪問栄養食事指導料について、当該保険医療機関以外(他の保険医療機関又は栄養ケア・ステーション)の管理栄養士が栄養指導を行った場合を評価する。
現行
【外来栄養食事指導料】
- (新設)
イ 初回 260点
ロ 2回目以降 200点
(新設)
- ▶算定要件
- (新設)
【在宅患者訪問栄養食事指導料】
- 1 単一建物診療患者が1人の場合 530点
2 単一建物診療患者が2人以上9人以下の場合 480点
3 1及び2以外の場合 440点
(新設)
- ▶算定要件
- (新設)
改正案
【外来栄養食事指導料】
- イ 外来栄養食事指導料1
(1)初回 260点
(2)2回目以降 200点
ロ 外来栄養食事指導料2
(1)初回 250点
(2)2回目以降 190点
- ▶算定要件
- 注2 ロについては、別に厚生労働大臣が定める基準を満たす保険医療機関(診療所に限る)において、入院中の患者以外の患者であって、別に厚生労働大臣が定めるものに対して、当該保険医療機関の医師の指示に基づき当該保険医療機関以外の管理栄養士が具体的な献立等によって指導を行った場合に、初回の指導を行った月にあっては月2回に限り、その他の月にあっては月1回に限り算定する。
【在宅患者訪問栄養食事指導料】
- 1 在宅患者訪問栄養食事指導料1
イ 単一建物診療患者が1人の場合 530点
ロ 単一建物診療患者が2人以上9人以下の場合 480点
ハ イ及びロ以外の場合 440点
2 在宅患者訪問栄養食事指導料2
イ 単一建物診療患者が1人の場合 510点
ロ 単一建物診療患者が2人以上9人以下の場合 460点
ハ イ及びロ以外の場合 420点
- ▶算定要件
- 注2 2については、在宅で療養を行っており通院が困難な患者であって、別に厚生労働大臣が定めるものに対して、診療に基づき計画的な医学管理を継続して行い、かつ、当該保険医療機関の医師の指示に基づき当該保険医療機関以外の管理栄養士が訪問して具体的な献立等によって栄養管理に係る指導を行った場合に、単一建物診療患者(当該患者が居住する建物に居住する者のうち、当該保険医療機関以外の管理栄養士が訪問し栄養食事指導を行っているものをいう。)の人数に従い、患者1人につき月2回に限り所定点数を算定する。
7. 緩和ケア診療加算(個別栄養食事管理加算)の見直し
個別栄養食事管理加算の算定対象に後天性免疫不全症候群及び末期心不全患者を加える。
8. 連携充実加算(新)
外来での抗がん剤治療の質を向上させる観点から、患者にレジメン(治療内容)を提供し、患者の状態を踏まえた必要な指導を行うとともに、地域の薬局に勤務する薬剤師等を対象とした研修会の実施等の連携体制を整備している場合について、新たな評価を行う。
(新)連携充実加算 150点(月1回)
- ▶対象患者
- 外来化学療法加算1のAを算定する患者
- ▶算定要件
- (1)当該保険医療機関の医師の指示に基づき薬剤師が、治療の目的及び治療の進捗等を文書により提供した上で、患者の状態を踏まえて必要な指導を行った場合に、連携充実加算として、150点を月1回に限り所定点数に加算する。
(2)その他以下の要件を満たすこと。- 治療の状況等を共有することを目的に、提供した治療の目的及び治療の進捗に関する文書を他の保険医療機関又は保険薬局に提示するよう患者に指導を行うこと。
- 他の保険医療機関又は保険薬局から服薬状況、抗悪性腫瘍剤の副作用等に関する情報が報告された場合には、必要な分析・評価等を行うこと。
- 悪性腫瘍の治療を担当する医師の診察に当たっては、あらかじめ薬剤師、看護師等と連携して服薬状況、抗悪性腫瘍剤の副作用等に関する情報を収集し、診療に活用することが望ましい。
- 療養のため必要な栄養の指導を実施する場合には、管理栄養士と連携を図ること。
- ▶施設基準
- (1)外来化学療法加算1に係る届出を行っていること。
(2)外来化学療法加算1に規定するレジメン(治療内容)に係る委員会に管理栄養士が参加していること。
(3)地域の保険医療機関及び保険薬局との連携体制として、以下に掲げる体制が整備されていること。
ア 当該保険医療機関で実施される化学療法のレジメン(治療内容)を当該保険医療機関のホームページ等で閲覧できるようにしておくこと。
イ 当該保険医療機関において外来化学療法に関わる職員及び地域の薬局に勤務する薬剤師等を対象とした研修会等を少なくとも年1回実施すること。
ウ 他の保険医療機関及び保険薬局からの患者のレジメン(治療内容)や患者の状況に関する相談及び情報提供等に応じる体制を整備すること。また、当該体制について、ホームページや研修会等で周知すること。
(4)栄養指導の体制として、外来化学療法を実施している医療機関に5年以上勤務し、栄養管理(悪性腫瘍患者に対するものを含む。)に係る3年以上の経験を有する専任の常勤管理栄養士が勤務していること。
9. 経口摂取回復促進加算の見直し
多職種チームによる介入を評価できるよう、要件、評価の見直しと名称の変更。
現行
【経口摂取回復促進加算(摂食機能療法)】
- ▶算定要件
- 注3 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、鼻腔栄養を実施している患者又は胃瘻を造設している患者に対して実施した場合は、治療開始日から起算して6月を限度として、当該基準に掲げる区分に従い、次に掲げる点数を所定点数に加算する。
イ 経口摂取回復促進加算1 185点
ロ 経口摂取回復促進加算2 20点
(6)「注3」に掲げる経口摂取回復促進加算1又は2は、別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生(支)局長に届出を行った保険医療機関において、鼻腔栄養を実施している患者(経口摂取回復促進加算1を算定する場合に限る)又は胃瘻を造設している患者に対して、摂食機能療法を実施した場合に、いずれか一方に限り算定できる。 - (7)(略)
(新設) - ▶施設基準
- (略)
(新設) - (新設)
- (新設)
改正案
【摂食嚥下支援加算(摂食機能療法)】
- ▶算定要件
- 注3 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、当該保険医療機関の医師、看護師、言語聴覚士、薬剤師、管理栄養士等が共同して、摂食機能又は嚥下機能の回復のために必要な指導管理を行った場合に、摂食嚥下支援加算として、週1回に限り200点を所定点数に加算する。
- (6)「注3」に掲げる摂食嚥下支援加算は、別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生(支)局長に届出を行った保険医療機関において、摂食機能療法を算定する患者であって、摂食嚥下に係る専門知識を有した多職種からなるチーム(以下「摂食嚥下支援チーム」という)の介入によって摂食嚥下機能の回復が見込まれる患者に対して、多職種が共同して必要な指導管理を行った場合に算定できる。
(削除)
(7)「注3」に掲げる摂食嚥下支援加算は、ア~ウの要件をいずれも満たす場合に算定する。
ア 当該患者の診療を担う医師、看護師等と共同の上、摂食嚥下支援チームにより、内視鏡下嚥下機能検査又は嚥下造影の結果に基づいてリハビリテーション実施計画書を作成し、又はすでに摂食機能療法に係る計画書が作成されている場合には当該チームにより見直しを行い、その内容を患者に説明の上交付するとともに、その写しを診療録に添付する。
イ 当該患者について、月に1回以上、内視鏡下嚥下機能検査又は嚥下造影を実施し、当該検査結果を踏まえて、リハビリテーション計画等の見直しに係るカンファレンスを週に1回以上行う。当該カンファレンスには、摂食嚥下支援チームの構成員のうち、医師、看護師、言語聴覚士、薬剤師、管理栄養士が参加していること。
ウ カンファレンスの結果に基づき、リハビリテーション計画の見直し、嚥下調整食の見直し(嚥下機能の観点から適切と考えられる食事形態に見直すことや量の調整を行うことを含む。)、摂食方法の調整や口腔管理等の見直しを行い、必要に応じて患者又はその家族等への指導管理を行う。 - ▶施設基準
- (略)
(1)当該保険医療機関内に、以下から構成される摂食嚥下機能の回復の支援に係るチーム(以下「摂食嚥下支援チーム」という。)が設置されていること。ただし、カについては、歯科医師が摂食嚥下支援チームに参加している場合に限り必要に応じて参加していること。
ア 専任の常勤医師又は常勤歯科医師
イ 摂食嚥下機能障害を有する患者の看護に従事した経験を5年以上有する看護師であって、摂食嚥下障害看護に係る適切な研修を修了した専任の常勤看護師
ウ 専任の常勤言語聴覚士
エ 専任の常勤薬剤師
オ 専任の常勤管理栄養士
カ 専任の歯科衛生士
キ 専任の理学療法士又は作業療法士
(2)内視鏡下嚥下機能検査又は嚥下造影の検査結果を踏まえて実施する週1回以上のカンファレンスについては、摂食嚥下支援チームのうち、常勤の医師又は歯科医師、
常勤の看護師、常勤の言語聴覚士、常勤の薬剤師、常勤の管理栄養士が参加していること。なお、歯科衛生士、理学療法士又は作業療法士については、必要に応じて参加することが望ましい。
(3)摂食嚥下支援加算を算定した患者について、入院時及び退院時の嚥下機能の評価等について、地方厚生局長等に報告していること。
10. 入院時支援加算の見直し
入院時支援加算について、関係職種と連携して入院前にア~クの項目を全て実施し、病棟職員との情報共有や患者又はその家族等への説明等を行う場合の要件及び評価を見直す。
現行
【入院時支援加算】
- 注7 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関に入院している患者であって別に厚生労働大臣が定めるものに対して、入院前に支援を行った場合に、入院時支援加算として、200点を更に所定点数に加算する。
(新設)
(新設)
- ▶算定要件
- (21)「注7」に規定する入院時支援加算を算定するに当たっては、入院の決まった患者に対し、入院中の治療や入院生活に係る計画に備え、入院前に以下のアからクまで(イについては、患者が要介護又は要支援状態の場合のみ)を実施し、その内容を踏まえ、入院中の看護や栄養管理等に係る療養支援の計画を立て、患者及び入院予定先の病棟職員と共有した場合に算定する。患者の病態等によりアからクまでについて全て実施できない場合は、実施した内容の範囲で療養支援計画を立てても差し支えないが、この場合であっても、ア、イ及びク(イについては、患者が要介護又は要支援状態の場合み)は必ず実施しなければならない。
- ア 身体的・社会的・精神的背景を含めた患者情報の把握
イ 入院前に利用していた介護サービス又は福祉サービスの把握 - ウ 褥瘡に関する危険因子の評価
エ 栄養状態の評価
オ 服薬中の薬剤の確認
カ 退院困難な要因の有無の評価
キ 入院中に行われる治療・検査の説明
ク 入院生活の説明
(新設)
改正案
【入院時支援加算】
- 注7 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関に入院している患者であって別に厚生労働大臣が定めるものに対して、入院前に支援を行った場合に、入院前の支援の状況に応じて、次に掲げる点数を更に所定点数に加算する。
イ 入院時支援加算1 230点
ロ 入院時支援加算2 200点
- ▶算定要件
- (21)「注7」に規定する入院時支援加算を算定するに当たっては、入院の決まった患者に対し、入院中の治療や入院生活に係る計画に備え、入院前に以下のアからクまで(イについては、患者が要介護又は要支援状態の場合のみ)を実施し、その内容を踏まえ、入院中の看護や栄養管理等に係る療養支援の計画を立て、患者及び入院予定先の病棟職員と共有した場合に算定する。入院前にアからク(イについては、患者が要介護又は要支援状態の場合のみ)までを全て実施して療養支援計画を立てた場合は入院時支援加算1を、患者の病態等によりアからクまでの全ては実施できず、ア、イ及びク(イについては、患者が要介護又は要支援状態の場合のみ)を含む一部の項目を実施して療養支援計画を立てた場合は、入院時支援加算2を算定する。
ア 身体的・社会的・精神的背景を含めた患者情報の把握
イ 入院前に利用していた介護サービス又は福祉サービスの把握
ウ 褥瘡に関する危険因子の評価
エ 栄養状態の評価
オ 服薬中の薬剤の確認
カ 退院困難な要因の有無の評価
キ 入院中に行われる治療・検査の説明
ク 入院生活の説明
(23)患者の栄養状態の評価や服薬中の薬剤の確認に当たっては、必要に応じて、管理栄養士や薬剤師等の関係職種と十分に連携を図ること。
11. 栄養サポートチーム加算の見直し
算定対象となる入院料として、結核病棟入院基本料、精神病棟入院基本料及び特定機能病院入院基本料(結核病棟、精神病棟)を追加する。
12. 栄養サポートチーム加算の見直し(業務の効率化・合理化)
業務の効率化・合理化のため、栄養サポートチーム加算注2等について、診療録への栄養治療実施計画の記載を留意事項として求めないこととする。
現行
【栄養サポートチーム加算注2】
- ▶算定要件
- 「注2」に規定する点数を算定する場合は、栄養サポートチームの医師、看護師、薬剤師及び管理栄養士の全てが、栄養治療実施計画に基づき実施した治療等を診療録に記載すること。
【退院時共同指導料1及び2】
- ▶算定要件
- 行った指導の内容等について、要点を診療録に記載するとともに、患者又はその家族等に提供した文書の写しを診療録に添付する。
改正案
【栄養サポートチーム加算注2】
- ▶算定要件
- (削除)
※ 外来緩和ケア管理料注4についても同様。
【退院時共同指導料1及び2】
- ▶算定要件
- 行った指導の内容等について、要点を診療録に記載し、又は患者若しくはその家族等に提供した文書の写しを診療録に添付する。
13. 栄養サポートチーム等連携加算の見直し
小児在宅患者訪問口腔リハビリテーション指導管理料において栄養サポートチーム等連携加算を新設する。
14. 在宅患者訪問褥瘡管理指導料の要件緩和
初回カンファレンスの実施及び在宅褥瘡診療計画の策定を評価するとともに、管理栄養士の雇用形態に関わらず、褥瘡対策チームに参画できるよう要件を見直す。
現行
【在宅患者訪問褥瘡管理指導料】
- ▶算定要件
- 注1 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、重点的な褥瘡管理を行う必要が認められる患者(在宅での療養を行っているものに限る)に対して、当該患者の同意を得て、当該保険医療機関の保険医、管理栄養士、看護師又は連携する他の保険医療機関等の看護師が共同して、褥瘡管理に関する計画的な指導管理を行った場合には、初回のカンファレンスから起算して6月以内に限り、当該患者1人につき2回に限り所定点数を算定する。
改正案
【在宅患者訪問褥瘡管理指導料】
- ▶算定要件
- 注1 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、重点的な褥瘡管理を行う必要が認められる患者(在宅での療養を行っているものに限る)に対して、当該患者の同意を得て、当該保険医療機関の保険医、管理栄養士又は当該保険医療機関以外の管理栄養士、看護師又は連携する他の保険医療機関等の看護師が共同して、褥瘡管理に関する計画的な指導管理を行った場合には、初回のカンファレンスから起算して6月以内に限り、当該患者1人につき3回に限り所定点数を算定する。
15. 栄養情報提供加算(新)
入院栄養食事指導料を算定している患者について、退院後の栄養・食事管理について指導するとともに在宅担当医療機関等の医師又は管理栄養士に対して、栄養管理に関する情報を文書により提供を行った場合の評価として栄養情報提供加算を新設する。
栄養情報提供加算 50点
- ▶算定要件
- 別に厚生労働大臣が定めるものに対して、栄養指導に加え退院後の栄養・食事管理について指導し、入院中の栄養管理に関する情報を示す文書を用いて患者に説明するとともに、これを他の保険医療機関又は介護老人福祉施設、介護老人保健施設、介護療養型医療施設若しくは介護医療院等の医師又は管理栄養士に対して提供した場合に、入院中1回に限り、栄養情報提供加算として50点を所定点数に加算する。
16. 中心静脈栄養の適切な管理の促進
- 療養病棟入院基本料について、中心静脈カテーテルに係る院内感染対策の指針を作成すること及び中心静脈カテーテルに係る感染症の発生状況を把握することを要件とする。
- 療養病棟の入院患者に係る医療区分3の評価項目のうち、「中心静脈栄養を実施している状態」については、毎月末に当該中心静脈栄養を必要とする状態に該当しているかを確認することを要件とする。
- 中心静脈注射用カテーテル挿入等について、長期の栄養管理を目的として留置する場合において、患者又はその家族等への説明及び他の保険医療機関等に患者を紹介する際の情報提供を要件とする。
参考資料 中医協資料より抜粋