- 令和8年度診療報酬改定
- 令和8年度診療報酬改定
栄養に関する改定の概要 -
令和8年3月5日に告示された「令和8年度診療報酬改定」の中から、栄養に関する改定など一部をご紹介します。
詳しくは厚生労働省ホームページをご参照ください。
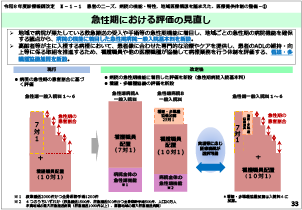
1. 入院時の食費及び光熱水費の基準の見直し
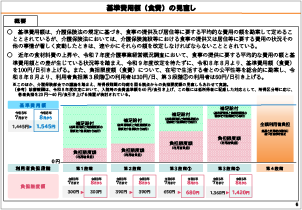
食材料費や光熱・水道費の上昇等を踏まえ、入院時の食費及び光熱水費の基準額を40円引き上げる。
- 入院時食事療養費(Ⅰ) (1)(2)以外の食事療養を行う場合
- 690円/食
- 入院時食事療養費(Ⅰ) (2)流動食のみを提供する場合
- 625円/食
- 入院時食事療養費(Ⅱ) (1)(2)以外の食事療養を行う場合
- 556円/食
- 入院時食事療養費(Ⅱ) (2)流動食のみを提供する場合
- 510円/食
- 入院時生活療養(Ⅰ) イ ロ以外の食事の提供たる 療養を行う場合
- 604円/食
- 入院時生活療養(Ⅰ) ロ 流動食のみを提供する場合
- 550円/食
- 入院時生活療養(Ⅱ) 食事の提供たる療養
- 470円/食

- 40円/食
引き上げ
665円/食
596円/食
550円/食
644円/食
590円/食
510円/食
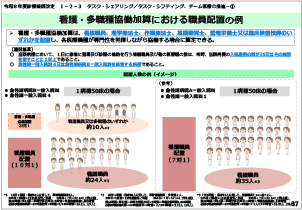
2. 多職種が専門性を発揮して病棟において協働する体制に係る評価の新設
当該病棟における看護配置基準を超えて看護職員、理学療法士、作業療法士、言語聴覚士、管理栄養士又は臨床検査技師のいずれかを配置し、各医療職種が専門性を発揮しながら協働する場合に算定できる「看護・多職種協働加算」を新設する。
(新) 看護・多職種協働加算(1日につき)
1 看護・多職種協働加算1 (急性期一般入院料4 算定病棟の場合) 277点
2 看護・多職種協働加算2 (急性期病院B一般入院料 算定病棟の場合) 255点
[算定要件抜粋] ウ. 管理栄養士は、入院生活で患者が実際に食事や活動する場面を活用して、食事状況の観察、食欲やし好の確認、必要栄養量や摂取栄養量の評価、食事変更の提案、食形態の調整、食事に関する相談対応等の関与を行うこと。なお、別に入院栄養食事指導が行われている患者の場合は、指導の状況を踏まえてこれらの関与を行うこと。
[施設基準抜粋] (1)急性期病院B一般入院料又は急性期一般入院料4を算定する病棟であること (3)当該病棟において、1日に病棟業務を行う当該加算により配置される看護職員を含む多職種の数は、常時、当該病棟の入院患者の数が25又はその端数を増すごとに1に相当する数以上であること。
出典 : 厚生労働省ホームページ令和8年度診療報酬改定説明資料等について【医科全体版】説明資料 00令和8年度診療報酬改定の概要 【医科全体版】をご確認ください