- 低栄養とリハビリテーション:管理栄養士の立場から
- 低栄養の改善は、生活そのものの
改善につながることを意識しましょう。
- 長崎リハビリテーション病院
法人本部口のリハビリテーション
推進室・教育研修部・
栄養管理室 室長
西岡 心大先生 
1. なぜリハビリテーション対象者に栄養ケアが必要なのか?
リハビリテーション(リハ)対象者にはさまざまな栄養障害(例:低栄養・過栄養)やサルコペニアが多く認められます1,2)。栄養障害やサルコペニアは、身体機能の低下、疲労感、気力の低下などをもたらすので、リハのみを一生懸命頑張っても効果が挙がりにくいのです。このような方には、リハと同時に適切な栄養ケアを行うことでリハの効果を高めることができます。ただし、一般的な食事指導の知識だけでは効果が出ない、場合によっては害になることがあります。例として、栄養状態が悪く、高血圧症を持ち、脳梗塞の後遺症で利き手に片麻痺が残った高齢者を想定してみましょう。一般的な食事指導では、高血圧症に対して食塩を制限したり、果物・野菜摂取量を増やすことが目標となります。しかし、食塩を気にするあまり、過度に味付けを控えてしまうと味気がなく、食事摂取量が低下してしまいます。さらに、利き手の麻痺で上手く箸が使えないと、食べる動作で疲れてしまうことがあります。結果的に、食事摂取量はさらに低下し、低栄養が進行することになります。このような場合、栄養指導の焦点は「減塩」ではなく「摂取栄養量を高める」ことに当てるべきです。さらに、必要と思われるエネルギーを摂るだけでなく、目標体重に到達するためのエネルギーを追加できるような栄養指導計画を立案することが望まれます。このように、リハ対象者は「病気の予防・悪化防止・治療を目的とした栄養指導」のみではなく「病気や障害などによって生じた生活上の困難(日常生活動作能力の低下など)を改善するための栄養指導」という視点が重要です。このような考え方を概念化したものが「リハ栄養」であり、リハ栄養を実践する枠組みが「リハ栄養ケアプロセス」です。
2. 栄養指導の進め方
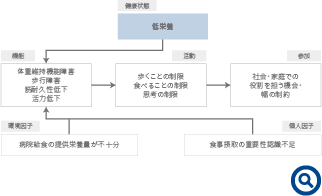
リハ栄養ケアプロセスに添って、栄養指導の進め方を説明します。第一段階の「リハ栄養アセスメント・診断推論」では、対象者の全体像を国際生活機能分類(International Classification of Functioning, Disability and Health: ICF)に基づき全人的に評価します。ICFは障害者や高齢者の生活のあり様を表す国際的な枠組みです。低栄養を持つ入院高齢者を包括的に評価した例を図に示します(図1)。入院中の栄養管理が不十分であったり、本人の摂食意欲が乏しかったりすると、低栄養が進行します。そのことによって身体機能が損なわれ、歩行能力などが低下し、自宅退院の可能性が低くなる可能性があります。例えばこの方が高血圧症であったとしても、栄養関連で生活に関連する要素(機能・活動・参加)に最も影響を与えている問題は「低栄養」であることは明らかですから、私たちは高血圧症に対する栄養指導よりも、低栄養を改善するための介入に重きを置くべきことは理解頂けると思います。ただし、ICFの評価だけでは栄養評価としては不足ですので、一般的な栄養評価(問診、臨床検査、身体計測、生化学的検査など)も同時に行います。診断推論というのは、ある種の問題(ここでは次のステップの「リハ栄養診断」)を確定するまでの思考プロセスのことです。評価内容を吟味して、本当の問題は何か?を確定する準備段階と言えます。
次に「リハ栄養診断」で問題を確定します。現在のところ、リハ栄養診断には3つの大項目・12の小項目があります。これらは医師が行う医学的診断とは異なり、リハ栄養的な問題を確定するために用いるものです。リハ栄養診断を確定する際は、その根拠となる症状や検査など(例:Subjective Global Assessmentが判定C)、またその原因(例:重症肺炎による侵襲、病院給食の提供量不足)をはっきりさせることがポイントです。
リハ栄養診断が確定したら、ゴールを設定します。単に「エネルギーの高い食事について説明する」というだけでは何のために、何を目標として栄養指導を行うのか?という視点が欠けています。「3ヶ月後に現在よりも5kg体重を増やすことを目標とする」という風に、具体的なゴールを設定します。良いゴール設定のポイントは”SMART”です。これは具体的(Specific:S)、測定可能 (Measurable:M)、達成可能(Achievable:A)、介入と関連性がある(Related:R)、期間が定められている(Time-bound:T)、の頭文字を取ったもので、SMARTを意識してゴールを設定することで、介入後に目標を達成したかどうかを明確に評価できます。
ゴールが設定できたら「リハ栄養介入」を行います。リハ栄養介入は「リハから見た栄養管理」と「栄養からみたリハ」の2つの側面から成り立っています。前者は「ICFやリハを考慮したうえで、栄養状態・サルコペニアを改善し、機能・活動・参加、QOLを最大限高める栄養管理」のこと、後者は「栄養状態・サルコペニア、ICF、栄養管理を考慮したうえで、栄養状態・サルコペニアを改善し、機能・活動・参加、QOLを最大限高めるリハ」のことを指します。栄養指導は「リハからみた栄養管理」の手法のひとつだと言えます。生活全般を評価するためには、管理栄養士だけでなく、他職種や他領域のスタッフ(例:在宅患者におけるケアマネジャー、訪問看護、訪問リハなど)と十分に意見交換することが必要です。
栄養指導実施後は必ず再評価が必要なので、2回目以降の栄養指導時に行います。①目標が達成できたかどうか ②もし達成できなかった場合、その理由は何か ③目標や指導内容を修正する必要があるか、などを評価した上で再指導を行うとともに、次回栄養指導を実施する時期を決めておくと良いでしょう。
次に「リハ栄養診断」で問題を確定します。現在のところ、リハ栄養診断には3つの大項目・12の小項目があります。これらは医師が行う医学的診断とは異なり、リハ栄養的な問題を確定するために用いるものです。リハ栄養診断を確定する際は、その根拠となる症状や検査など(例:Subjective Global Assessmentが判定C)、またその原因(例:重症肺炎による侵襲、病院給食の提供量不足)をはっきりさせることがポイントです。
リハ栄養診断が確定したら、ゴールを設定します。単に「エネルギーの高い食事について説明する」というだけでは何のために、何を目標として栄養指導を行うのか?という視点が欠けています。「3ヶ月後に現在よりも5kg体重を増やすことを目標とする」という風に、具体的なゴールを設定します。良いゴール設定のポイントは”SMART”です。これは具体的(Specific:S)、測定可能 (Measurable:M)、達成可能(Achievable:A)、介入と関連性がある(Related:R)、期間が定められている(Time-bound:T)、の頭文字を取ったもので、SMARTを意識してゴールを設定することで、介入後に目標を達成したかどうかを明確に評価できます。
ゴールが設定できたら「リハ栄養介入」を行います。リハ栄養介入は「リハから見た栄養管理」と「栄養からみたリハ」の2つの側面から成り立っています。前者は「ICFやリハを考慮したうえで、栄養状態・サルコペニアを改善し、機能・活動・参加、QOLを最大限高める栄養管理」のこと、後者は「栄養状態・サルコペニア、ICF、栄養管理を考慮したうえで、栄養状態・サルコペニアを改善し、機能・活動・参加、QOLを最大限高めるリハ」のことを指します。栄養指導は「リハからみた栄養管理」の手法のひとつだと言えます。生活全般を評価するためには、管理栄養士だけでなく、他職種や他領域のスタッフ(例:在宅患者におけるケアマネジャー、訪問看護、訪問リハなど)と十分に意見交換することが必要です。
栄養指導実施後は必ず再評価が必要なので、2回目以降の栄養指導時に行います。①目標が達成できたかどうか ②もし達成できなかった場合、その理由は何か ③目標や指導内容を修正する必要があるか、などを評価した上で再指導を行うとともに、次回栄養指導を実施する時期を決めておくと良いでしょう。
3. 栄養指導のコツ
1つ目のコツは、きちんとした方法で低栄養を評価し、達成可能な目標を設定することです。現在、低栄養の方に対する入院栄養指導料の算定要件は「血中アルブミンが3.0g/dL以下である患者」または「医師が栄養管理により低栄養状態の改善を要すると判断した患者」となっています。ただ、血清アルブミン値は栄養以外に炎症反応や脱水・水分過剰などの因子でも変動します。管理栄養士は算定要件が何であれ、信頼性のある妥当な評価法(Subjective Global AssessmentやMini Nutritional Assessmentなど)を用いて低栄養を評価することが望まれます。正確な評価を基に目標を設定しますが、前述の「リハ栄養診断」や、栄養ケアプロセスに規定される「栄養診断」を用いて対象者の問題を把握しておく必要があります。例えば「『意図しない体重減少』の栄養診断に対して、3ヶ月後に現在よりも5kg体重を増やすことを目標として、油脂を使う料理を1~2品増やし、現在よりも200kcal/日摂取エネルギーを増加させる」のように、問題を確定し、それに対して妥当な目標を設定しなければなりません。なお、低栄養の方の体重を増加させるためにどのぐらいのエネルギーが必要かについての明確なエビデンスはありませんが、臨床的には200~400kcal/日(1ヶ月あたり1~2kg程度の体重増加に相当)を付加することが多いです。サルコペニアを有する方については「理想体重」あたり35kcal/日程度の栄養管理を実施すると改善するとの報告3,4)があり、臨床的な感覚とも合致します。
2つ目のコツは、問題の根本的な原因をつかんで、ポイントを絞った指導を行うことです。一口に食事摂取不良と言っても①原疾患や併存症の症状(例:がん悪液質、慢性腎不全における尿毒症、慢性閉塞性肺疾患における胸郭拡大による胃の圧迫など) ②①によらない機能障害や能力低下(例:摂食嚥下障害、利き手側の片麻痺による食べにくさなど) ③環境要因(例:スーパーまで遠い、病院給食の味付けが嗜好に合わない、不必要な減塩食など) ④個人要因(例:少食が体に良いとの思い込み)など、様々な原因から生じます。経済的に豊かでなく、食料品選択の幅がそもそも狭いことが問題なのに、「栄養補助食品を購入しましょう」と安易に勧めるのは実現できない解決法を提示することになります。逆に、必要な場合には迷わず補助食品・サプリメントを提案することも重要です。
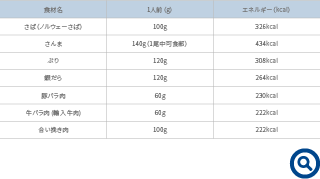
3つ目のコツは、具体的で継続しやすい食事内容を、本人・介護者と一緒に考えることです。一般的に、低栄養高齢者には少量高エネルギーの食材や、質の高い蛋白質を摂取することが望ましいと言えます。肉はヒレ・赤身よりも脂身が多いバラ肉やひき肉、魚は白身魚より青魚が勧められます(表1)。また乳製品(牛乳、チーズ、生クリーム)や油脂(バター、オリーブ油、マヨネーズ、ドレッシング)を使った料理を加えるのも良いでしょう。食事そのものの栄養価を高める製品も種々発売されています。粉飴や中鎖脂肪酸(MCT)パウダー、オイルなどが代表的なものです。(図2)これらの製品を米飯や汁物に入れたり、和え物に少量混ぜたりすることで、味を損なわずに効率的にエネルギーを高めることができます。
2つ目のコツは、問題の根本的な原因をつかんで、ポイントを絞った指導を行うことです。一口に食事摂取不良と言っても①原疾患や併存症の症状(例:がん悪液質、慢性腎不全における尿毒症、慢性閉塞性肺疾患における胸郭拡大による胃の圧迫など) ②①によらない機能障害や能力低下(例:摂食嚥下障害、利き手側の片麻痺による食べにくさなど) ③環境要因(例:スーパーまで遠い、病院給食の味付けが嗜好に合わない、不必要な減塩食など) ④個人要因(例:少食が体に良いとの思い込み)など、様々な原因から生じます。経済的に豊かでなく、食料品選択の幅がそもそも狭いことが問題なのに、「栄養補助食品を購入しましょう」と安易に勧めるのは実現できない解決法を提示することになります。逆に、必要な場合には迷わず補助食品・サプリメントを提案することも重要です。
3つ目のコツは、具体的で継続しやすい食事内容を、本人・介護者と一緒に考えることです。一般的に、低栄養高齢者には少量高エネルギーの食材や、質の高い蛋白質を摂取することが望ましいと言えます。肉はヒレ・赤身よりも脂身が多いバラ肉やひき肉、魚は白身魚より青魚が勧められます(表1)。また乳製品(牛乳、チーズ、生クリーム)や油脂(バター、オリーブ油、マヨネーズ、ドレッシング)を使った料理を加えるのも良いでしょう。食事そのものの栄養価を高める製品も種々発売されています。粉飴や中鎖脂肪酸(MCT)パウダー、オイルなどが代表的なものです。(図2)これらの製品を米飯や汁物に入れたり、和え物に少量混ぜたりすることで、味を損なわずに効率的にエネルギーを高めることができます。
4. まとめ
低栄養を有するリハ対象者への栄養指導のポイントは以下のようにまとめられます。
①栄養評価とともにICFを用いて対象者の全体像を把握する
②リハ栄養的問題、栄養学的問題とその原因を評価する
③達成可能で妥当な目標を設定する
④具体的で継続しやすい内容を、本人・介護者と共に考える
低栄養の改善は生活そのものの改善につながることを意識し、栄養指導にあたって頂ければと思います。
1)西岡心大, 髙山仁子, 渡邉美鈴, 漆原真姫, 桐谷裕美子, 肱岡澄. 本邦回復期リハビリテーション病棟入棟患者における栄養障害の実態と高齢脳卒中患者における転帰、ADL帰結との関連. 日本静脈経腸栄養学会雑誌 2015;30(5):1145-1151.
2)Yoshimura Y, Wakabayashi H, Bise T, Tanoue M. Prevalence of sarcopenia and its association with activities of daily living and dysphagia in convalescent rehabilitation ward inpatients. Clin Nutr 2017. doi:10.1016/j.clnu.2017.09.009.
3)Wakabayashi H, Uwano R. Rehabilitation Nutrition for Possible Sarcopenic Dysphagia After Lung Cancer Surgery: A Case Report. Am J Phys Med Rehabil 2016;95(6):e84-9.
4)Maeda K, Akagi J. Treatment of Sarcopenic Dysphagia with Rehabilitation and Nutritional Support: A Comprehensive Approach. J Acad Nutr Diet 2016;116(4):573-577.
2)Yoshimura Y, Wakabayashi H, Bise T, Tanoue M. Prevalence of sarcopenia and its association with activities of daily living and dysphagia in convalescent rehabilitation ward inpatients. Clin Nutr 2017. doi:10.1016/j.clnu.2017.09.009.
3)Wakabayashi H, Uwano R. Rehabilitation Nutrition for Possible Sarcopenic Dysphagia After Lung Cancer Surgery: A Case Report. Am J Phys Med Rehabil 2016;95(6):e84-9.
4)Maeda K, Akagi J. Treatment of Sarcopenic Dysphagia with Rehabilitation and Nutritional Support: A Comprehensive Approach. J Acad Nutr Diet 2016;116(4):573-577.